Uso de oxígeno como terapia para tratar la EPOC
La EPOC es una enfermedad que afecta fundamentalmente a los bronquios produciendo su obstrucción, de ahí el nombre de enfermedad pulmonar obstructiva crónica. Esto da lugar a dificultad para respirar, ahogo, fatiga, en definitiva, lo que los médicos llaman disnea, que es el síntoma más característico de la EPOC.
Pero el daño pulmonar no se limita solo a las vías respiratorias, sino que el pulmón también puede verse afectado en su capacidad para coger el oxígeno del aire que respiramos. En consecuencia, los pacientes con EPOC pueden presentar niveles bajos de oxígeno en la sangre, que es lo que conocemos como insuficiencia respiratoria. Al llegar menos oxígeno a nuestros órganos (cerebro, corazón, músculos, riñones…), éstos se deterioran al tener que realizar su trabajo en condiciones no adecuadas por la falta de oxígeno. Por decirlo así, se “estropean” antes y como consecuencia, empeora la calidad de vida de los pacientes y el pronóstico de la enfermedad.
Para conseguir mejorar la cantidad de oxígeno que llega a la sangre, se utiliza el oxígeno medicinal. De esta forma, el aire que respiran los pacientes está enriquecido en oxígeno por lo que sus pulmones reciben una mayor cantidad de este gas y eso les ayuda a coger la cantidad que necesitan para normalizar sus niveles en la sangre.
La oxigenoterapia es el tratamiento de la insuficiencia respiratoria de los pacientes con EPOC.
Principios básicos de la oxigenoterapia
- La oxigenoterapia, que es como se denomina a este tratamiento, solo es útil en los pacientes que tienen bajos niveles de oxígeno en sangre, es decir, en los pacientes que tienen insuficiencia respiratoria crónica.
- La oxigenoterapia sirve para normalizar los niveles de oxígeno en sangre, no para mejorar la dificultad respiratoria o la disnea.
- La cantidad de oxígeno que cada paciente necesita es diferente y se regula midiendo el grado de oxigenación en sangre con un pulsioxímetro de dedo o con un análisis de sangre arterial llamado gasometría. Se prescribe en litros por minuto.
- El paciente solo mantiene bien los niveles de oxígeno en sangre cuando está respirando este aire enriquecido. Cuando respira sin recibir oxígeno vuelve a tener niveles bajos en sangre. Por ello, la oxigenoterapia ha de realizarse durante muchas horas al día.
- En realidad, para que sea beneficiosa, los pacientes deben realizar la oxigenoterapia un mínimo de 15 horas al día, existiendo pacientes que la necesitan incluso las 24 horas del día.
- Mantener unos niveles de oxígeno aceptables en sangre permite que nuestros órganos realicen su trabajo en condiciones favorables, digamos que tardan más en “estropearse” y eso explica que la oxigenoterapia mejora la calidad de vida y la supervivencia de los pacientes.
- La oxigenoterapia es un tratamiento para toda la vida en los pacientes EPOC que tienen insuficiencia respiratoria crónica.
- Solo se prescribirá oxigenoterapia a pacientes no fumadores. Los pacientes con oxigenoterapia NO pueden fumar por tres motivos:
- Fumar es la causa de la EPOC y mantenerse fumando empeora la gravedad y la evolución de la enfermedad.
- Los beneficios que aporta la oxigenoterapia son anulados por el tabaco.
- El riesgo de incendio y explosión de la fuente de oxígeno es enorme cuando el paciente es fumador.
Cómo se administra la oxigenoterapia
Cuando a un paciente se le prescribe oxigenoterapia, una empresa proveedora de terapias respiratorias domiciliarias será la responsable de la instalación del equipo de oxígeno en el domicilio y de la adecuada formación del paciente y su cuidador en su uso y en los principios básico de este tratamiento. Además, establecerá los canales de comunicación con el paciente para contactos futuros y resolución de dudas, y se programarán visitas periódicas de mantenimiento del equipo y verificar su correcto funcionamiento. La empresa proveedora de terapias respiratorias domiciliarias acompañará al paciente con oxigenoterapia durante todo el tratamiento.
Para realizar oxigenoterapia domiciliaria es necesario disponer de una serie de elementos. Por un lado, el paciente recibe el oxígeno generalmente a través de unas gafas nasales, aunque excepcionalmente se pueden utilizar mascarillas simples de oxígeno.Por otro lado, es necesario disponer en el domicilio de una fuente de oxígeno, que es el equipo que va a suministrar al paciente la cantidad de oxígeno que necesita. Hay fuentes fijas y portátiles
- Fuentes fijas. Son las que se prescriben a pacientes que solo van a realizar la oxigenoterapia dentro de su domicilio. La fuente más utilizada es el concentrador de oxígeno. Se trata de un aparato eléctrico que toma aire de la habitación y lo transforma en oxígeno de alta pureza. Puede darle al paciente hasta 6 litros de oxígeno por minuto, aunque cada vez se fabrican equipos con mayor capacidad. Son equipos muy robustos,diseñados para estar funcionando las 24 horas del día si fuera preciso. Como son equipos eléctricos siempre se deja en el domicilio una botella de oxígeno comprimido para seguir recibiendo oxígeno en caso de que se corte el suministro eléctrico por alguna incidencia.
- Fuentes portátiles. Son las fuentes que se prescriben a pacientes que además de utilizar el oxígeno en su domicilio, lo utilizan también en sus salidas a la calle para realizar actividades de tipo laboral, social, lúdicas.. Tenemos dos formas diferentes de proporcionar a los pacientes fuentes portátiles de oxígeno:
- Concentrador eléctrico portátil.Como norma, a estos pacientes se les instala en su domicilio un concentrador fijo para uso dentro de casa y un concentrador de pequeño tamaño, portátil, para uso cuando salen a la calle.Los hay de diferentes tamaños, características y capacidades. Los más sencillos dan el oxígeno a pulsos, es decir, solo liberan oxígeno cuando el paciente realiza una inspiración, mientras que los de mayor tamaño pueden dar el oxígeno a pulsos o con flujo continuo. En cualquier caso, los equipos disponibles en el momento actual no son capaces de dar más de 3 litros por minuto, por lo que estos equipos NO son válidos en aquellos pacientes que necesitan flujos más altos.
Su autonomía mediante baterías puede ser mayor o menor, pero siempre que haya un enchufe o baterías de repuesto, el equipo funcionará y podremos recargar las baterías. Existen adaptadores para su carga en el coche, lo que permite realizar viajes prolongados sin dejar de recibir oxígeno. Además, son los únicos equipos autorizados para viajar en avión.
- Sistemas de oxígeno líquido. El oxígeno en estado líquido es una forma de almacenar grandes cantidades de oxígeno en poco espacio. Así, 1 litro de oxígeno líquido libera 860 litros de oxígeno en estado gaseoso, respirable por el paciente. Cuando se prescribe oxígeno líquido a un paciente, se le instala en el domicilio un depósito de unos 30-50 litros de capacidad que puede suministrarle oxígeno durante una o dos semanas, dependiendo del flujo prescrito. Además, se entrega al paciente un equipo portátil de oxígeno líquido, lo que llamamos una mochila, que se recarga del depósito principal llamado nodriza. Esta mochila es la que le permite recibir oxígeno fuera de casa. La nodriza mantiene el oxígeno en estado líquido a muy baja temperatura, por lo que existe riesgo de quemaduras si manipulamos inadecuadamente el equipo en los procesos de recarga de la mochila.
La principal ventaja del oxígeno líquido es que puede utilizarse en pacientes que requieren flujos mayores de 3 litros por minuto. Su principal inconveniente es la autonomía de la mochila que depende de su capacidad y del flujo prescrito. Una vez se consume el oxígeno de la mochila, el paciente se queda sin oxígeno hasta que vuelva a recargarla. Otro inconveniente es la necesidad de recambiar periódicamente la nodriza vacía por otra llena, lo que se realiza por personal especializado de la empresa proveedora de terapias respiratorias domiciliarias cada 7-10 días en el domicilio del paciente.
¿Cuáles son las principales cuestiones que plantean los pacientes que realizan oxigenoterapia domiciliaria? Reflexiones basadas enla experiencia de Oximesa Nippon Gases.
Aparte de los aspectos técnicos y clínicos que hemos comentado, los pacientes que inician tratamiento con oxigenoterapia se enfrentan a una serie de problemas que son bastante comunes para todos ellos. La experiencia de Oximesa,adquirida con el paso de los años y después de tratar a miles de pacientes con oxigenoterapia en domicilio, nos permite identificar una serie de situaciones que es necesario trabajar de forma proactiva, anticipándonos a los acontecimientos, a fin de conseguir los mejores resultados de la terapia. Comentaremos muy brevemente tres de ellas por su frecuencia y su importancia.
Una primera situación de conflicto viene derivada de la necesidad de asumir que la oxigenoterapia es un tratamiento para toda la vida. Muchos pacientes tardan tiempo en darse cuenta de que a partir de un momento de su vida van a necesitar el oxígeno para siempre. Preguntas relacionadas con la duración del tratamiento, cuándo se podrá retirar el oxígeno,“cómo es que voy a tener que usarlo ya durante toda mi vida”, “no voy a poder salir de casa ya nunca más”… son cuestiones que generan mucha ansiedad en los momentos iniciales del tratamiento. Una buena información al paciente y a su entorno familiar del porqué necesita el oxígeno y los beneficios derivados de su uso, es esencial para la asunción del problema y la convicción de que, a pesar de tener oxígeno en casa, se pueden realizar actividades laborales y de ocio y se puede mantener una buena calidad de vida. Al iniciar el tratamiento, los profesionales de Oximesa realizan esta labor de información y formación en la terapia, plenamente conscientes de que esta inversión de tiempo redundará en una mayor adherencia futura al tratamiento y contribuirá a mejorar la calidad de vida de los pacientes.
Un segundo punto que me gustaría comentar es el relacionado con el uso del oxígeno. A pesar de la recomendación de realizar un mínimo de 15 horas diarias de oxigenoterapia, muchos pacientes no las cumplen. Y aquí esgrimen diversos motivos muchos de ellos en relación con una baja información y formación en esta terapia como hemos comentado antes. Pero hay un motivo que se suele escuchar con frecuencia y es el que los pacientes expresan diciendo: “no lo uso mucho para no acostumbrarme”. Esta falsa creencia no tiene fundamento alguno. Cuando el paciente recibe oxígeno sus niveles en sangre se normalizan. Cuando se lo quita, los niveles bajan. No se trata de un problema de acostumbrarse. Se trata de que cuando se recibe oxígeno, el paciente se encuentra mejor y cuando lo retira empeora. Lo que hay que hacer es tener el oxígeno puesto y no vivir en un estado de mayor deterioro para “no acostumbrarse” a él. Yo a mis pacientes les suelo decir que una cerveza con oxígeno está más rica.
El último punto tiene que ver con la oxigenoterapia portátil. Muchos pacientes que tienen estos equipos y la posibilidad de realizar actividades fuera de casa recibiendo oxígeno, no lo usan. Salen a la calle sin sus equipos portátiles. Cuando le preguntamos la razón por la que lo hacen, suelen echarle la culpa a diversos motivos como el peso de la mochila, la escasa autonomía del equipo, la falta de beneficio percibido… pero entre todas estas excusas hay una que no tiene justificación. Muchos pacientes se avergüenzan de salir a la calle con mochilas de oxígeno portátil, no quieren que se les vea llevando oxígeno “como si estuvieran enfermos” o piensan que van a ser rechazados socialmente. Prefieren perjudicarse antes que hacer las cosas bien. La labor que hay que desarrollar con estos pacientes debe centrarse en reforzar su autoestima, potenciar los conocimientos en oxigenoterapia, dotarles de herramientas para el cambio de actitud y el fortalecimiento de su personalidad y fomentar el cambio en el estilo de vida haciendo grande el refrán de “ande yo caliente…”
En resumen, la oxigenoterapia domiciliaria es un tratamiento esencial para los pacientes con EPOC siempre que esté bien indicada, se haya seleccionado la fuente de oxígeno apropiada para cubrir las necesidades del paciente, se prescriba el flujo adecuado que corrija la insuficiencia respiratoria y el paciente se responsabilice en el correcto uso de la fuente prescrita y en la realización del tratamiento un mínimo de 15 horas al día.Además, la experiencia de la empresa proveedora de terapias respiratorias domiciliarias permite la actuación proactiva no solo en aspectos técnicos propios de la terapia, sino también en aquellos otros aspectos no técnicos relacionados con la vivencia de la enfermedad y del tratamiento por parte de los pacientes.Solo así la oxigenoterapia será realmente útil para mejorar la calidad de vida y la supervivencia de los pacientes con EPOC.
Figura 1: Los equipos de oxigenoterapia portátil permiten la realización de actividades fuera del domicilio sin tener que interrumpir la terapia.

Figura 2: Los pacientes nos enseñan a diario como solucionar problemas logísticos. Este carrito permite llevar todo lo necesario (oxígeno, agua, la compra…) y además te ayuda a respirar mejor al fijar los brazos a las asas.
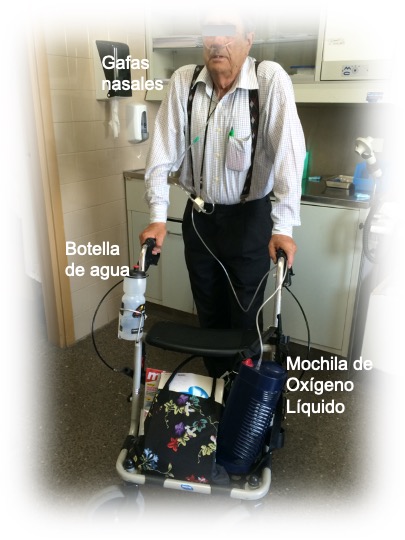 Figura 3: Paciente disfrutando de un crucero por el mediterráneo recibiendo oxigenoterapia a través de un concentrador eléctrico portátil.
Figura 3: Paciente disfrutando de un crucero por el mediterráneo recibiendo oxigenoterapia a través de un concentrador eléctrico portátil.

Salvador Díaz Lobato
Director Médico
OXIMESA NIPPON GASES


 Figura 3: Paciente disfrutando de un crucero por el mediterráneo recibiendo oxigenoterapia a través de un concentrador eléctrico portátil.
Figura 3: Paciente disfrutando de un crucero por el mediterráneo recibiendo oxigenoterapia a través de un concentrador eléctrico portátil.